Финансовият модел на здравеопазването ни се крепи „на косъм“, а в близките 2-3 години помощ за него май няма да дойде отникъде. За въвеждането на диагностично-свързаните групи като средство за разплащане ще са необходими работещи електронни системи на болници и здравна каса, пациентски досиета, няколко пилотни проекта, с които да се тества иновацията, както и поне милиард лева повече за здраве, които никое правителство не може да гарантира. Очевидно е, че директорите на лечебни заведения и лекарите засега ще бъдат принудени да работят с добре познатото „зло“ – клиничните пътеки.
Заплащането на болничните услуги по алгоритмите за действие по определена диагноза или медицински проблем започна през 2001 година. Тогава клиничните пътеки бяха 30 на брой, а за 10 години нараснаха до около 300, покриващи над 80% от общата заболеваемост в страната. С увеличаването им се умножиха и проблемите, свързани с остойностяването на медицинските дейности. Някои от пътеките останаха хронично недофинансирани, други бяха „позлатени“ заради лобистки и пазарни интереси. Някои от болниците и клиниките се превърнаха в търговски дружества, рекламиращи своята скъпа и луксозна стока, докато се опитват да скрият някъде „под тезгяха“ губещите си дейности. Статуквото може да бъде променено поне частично с Националния рамков договор за 2012 г. , но за целта Българският лекарски съюз ще трябва да убеди ръководството на здравната каса, че е необходим спешен „ремонт“ в остойностяването на клиничните пътеки.
Действащата методика за
финансиране на онколечението
например генерира огромни загуби за болниците. От 2011-а по клинична пътека №258 за високотехнологично лъчелечение на онкоболни и неонкологични заболявания касата плаща 1900 лева. Според експерти обаче себестойността за един пациент при 20-дневен курс на лечение с линеен ускорител е около 4000 лв., като разликата се поема от съответното здравно заведение. Един курс с новата методика за модулирано по интензитет лъчелечение ще струва около 10 хил. лв., а разплащането е по същата пътека. Подобна интервенция в Турция струва около 10 хил. евро, а цената в страните от Европейския съюз никъде не е по-ниска от 16 хил. евро, които се поемат от държавата. Парадоксът е, че болниците у нас губят, докато спасяват животи. Недостатъчният брой апарати за лъчелечение (само пет работещи в цялата страна) пък е причина да се съставят безкрайни листи на чакащите, заради което около 8000 онкоболни годишно са лишени от навременни здравни грижи.
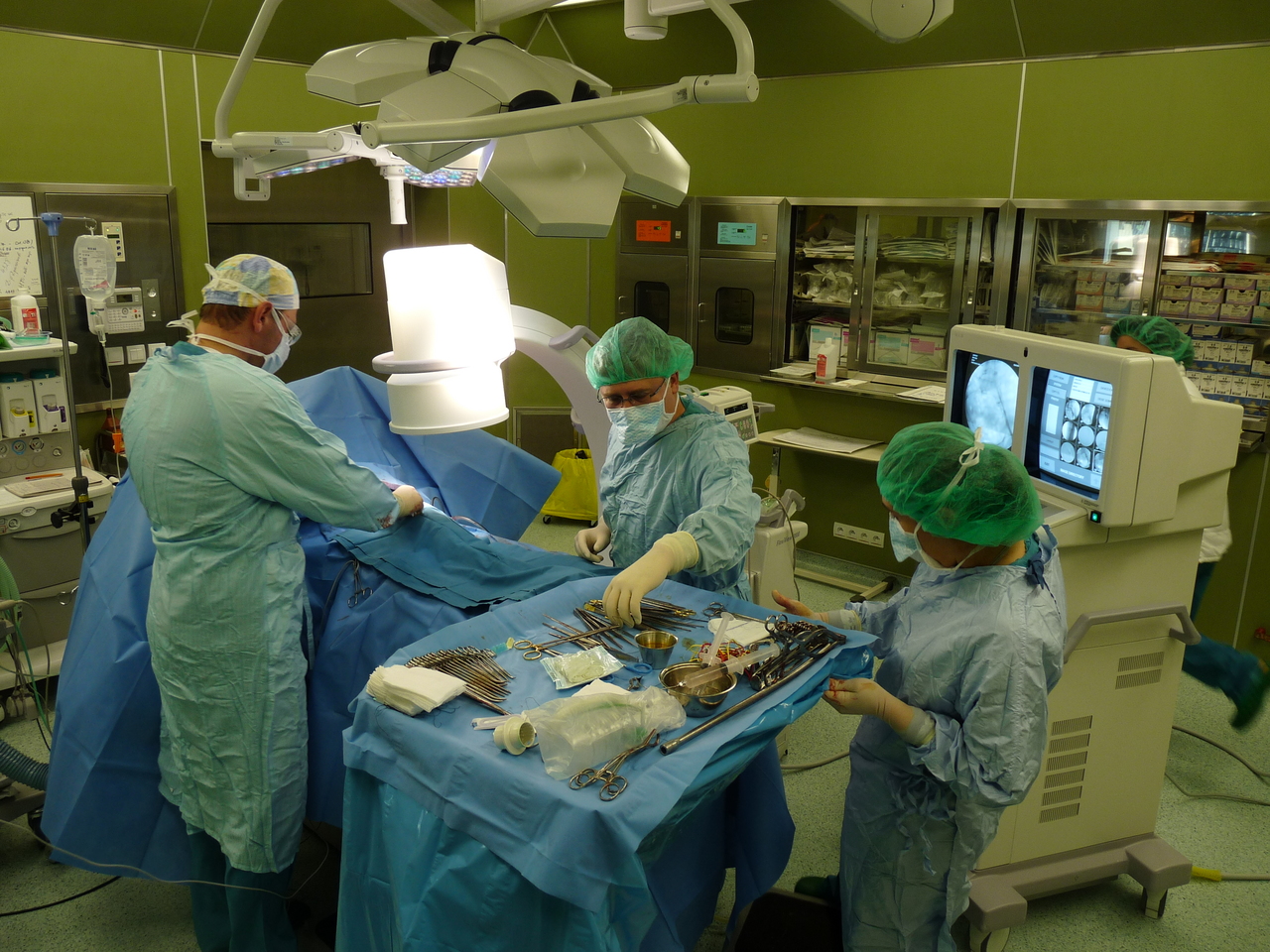
Страдат и хирургиите
Независимо дали лекарите извършват сложни операции на панкреас, черен дроб, стомах или черва, във всички случаи (недо)излекуваните болни се нуждаят от скъпо реанимационно лечение. А пари за него в пътеките не са предвидени. По думите на доцент д-р Кирил Драганов, завеждащ Първа хирургия в „Токуда“, само в ранния следоперативен период за пациентите с цироза се изразходват медикаменти на стойност между 1800 и 2000 лв., а цялата пътека за престой на пациента, изследвания, операция и труд на персонала е оценена на 2300 лева. За успешния изход на лечението от ключово значение са следоперативната терапия, проведена от реаниматорите, манипулациите, извършвани от сестрите, и специалното хранене на болния, но този труд не е калкулиран в пътеките.
„Това са пациенти с доста сложен метаболизъм, с отслабване в тегло, анемия. Нуждаят се от заместителна терапия, която е изключително скъпа. При една клинична пътека от 2000 лв., каквито са за операции на стомаха или червата, между 800-1000 лв. отиват единствено за медикамент за възстановяване. Един флакон струва 120 лв., а болните използват между 6 и 10 от тях“, коментира Драганов.
В детската хирургия положението дори е по-тревожно. Експертите в сектора нееднократно са изтъквали, че клиничните пътеки, по които се лекуват хиляди болни деца, се покриват от касата само на около 50%, но промяна на остойностяването им засега няма.
Уролозите пък са принудени да правят специфична пластика на пикочен мехур срещу около 500 лв., докато във Великобритания подобна интервенция достига до 15 хил. паунда.
Така наречените
„екзотични“ клинични пътеки
са особено нежелани за болниците. Честотата на употреба при тях е много ниска, но себестойността им за лечебниците се оказва много по-висока от цената, плащана от касата. Преразходите могат да надхвърлят дори 10 пъти приходите. Така по пътеката за заболявания на хипофизата и надбъбречната жлеза при лица над 18 години НЗОК отпуска 300 лв. при реални разходи от над 6000 лева. За лечение на тежка черепно-мозъчна травма са предвидени 693 лв. при разходи за дейността от около 7000 лева. Операциите на поражения, предизвикани от замръзване, са оценени на 289 лв., а реално струват почти 4000 лева…
В същото време инвазивната кардиология се превърна в най-бързо развиващата се специалност в страната главно заради високите цени, които здравната каса плаща. За последните пет години катетризационните лаборатории от седем станаха 36, а в редица специализирани клиники делът на извършените излишни коронарографии надхвърли 50 на сто. Причината е, че за диагностика се полагат над 1000 лв., а лечението носи приход от почти 5000 лева. Само през това лято имаше два случая на сериозно пострадали пациенти след необосновани инвазивни процедури. Затова здравното министерство задължи лекарите от 1 ноември да подават информация за всяка интервенция в специален електронен регистър, който ще бъде следен от Изпълнителна агенция „Медицински одит“. Санкциите от
500 до 2000 лв. за непопълване
на пациентско досие обаче едва ли ще трогнат някого, а заплахите с отнемане на лиценз трудно могат да бъдат подплатени с дела главно заради големите лобистки интереси в сектора.
Въпреки че някои от тежките оперативни пътеки в неврохирургията бяха намалени с около 20% през 2011-а, тя също се радва на щедро финансиране и заплатите на лекари и медицински сестри са сред най-високите в бранша. По повод бунтовете в неврологията на УМБАЛ „Св. Иван Рилски“ директорът на болницата д-р Дечо Дечев дори изтъкна, че лекари от отделението са взели над 300 000 лв. заплата за година заради високите приходи от дейността.
Очевидно е, че при недостатъчните средства за здравеопазване баланс в стойността на клиничните пътеки, при които всички да са доволни, е невъзможно да бъде постигнат. Но при изготвянето на новия рамков договор е наложително здравната каса и лекарите да седнат и да преизчислят поне тези, които са от ключово значение за нормалното функциониране на системата. А ако средствата пак не достигат – да вземат пари от облагодетелстваните и да ги дадат на подценените. Иначе в ролята на губещи ще продължават да са и болници, и лекари, и главно пациентите.
ТПС: Трудът на хирурзите не е достатъчно добре оценен от здравната каса.